ГЕМОГЛОБІНОПАТІЇ ТА ВАГІТНІСТЬ
Назва англійською мовою:
Maternal Hemoglobinopathies and Pregnancy.
Альтернативні назви / синоніми: серповидноклітинна анемія, серповинноклітинна хвороба, серповидноподібна анемія, таласемія, серповидноклітинна анемія та вагітність, таласемія та вагітність, гемоглобінопатія.
Нормальні еритроцити дорослого містять три типи гемоглобіну (Hb), основним з яких є гемоглобін А. Hb A складається з 4 основних ланцюгів глобіну: два бета і два альфа ланцюги (β2α2). Два ланцюги β-глобіну кодуються 2 генами (по одному на кожний), а два ланцюги α-глобіну – 4 (по 2 на кожний). Гени всіх 4 ланцюгів розміщені на 11-й і 16-й хромосомах. Інші два види гемоглобіну містять незначні фракції – фетальний гемоглобін (HbF) і гемоглобін А2 (HbA2). Перехід від фетального гемоглобіну (HbF) до гемоглобіну дорослого (HbA) відбувається приблизно через 3–6 місяців після народження.
Термін гемоглобінопатії охоплює аномалії всіх генів глобіну, які призводять до утворення структурно аномального гемоглобіну (серповидноклітинна анемія) або незбалансованої продукції генів глобіну (таласемія). Це спадкові захворювання, на які страждає 7% населення світу і які успадковуються за аутосомно-рецесивним типом успадкування: батьки носії, ризик народження хворої дитини складає 25% при кожній вагітності; якщо в одного з батьків є гемоглобінопатія, а інший не має мутації гену, то всі діти цих батьків будуть носіями; якщо в одного з батьків є гемоглобінопатія, а другий носій, то ризик для потомства становить 50%. Причина захворювання – точкова мутація гену глобіну або делеція гену. Наявність мутації порушує здатність гемоглобіну переносити кисень. Важкі форми гемоглобінопатій пов’язані зі значним зниженням здатності переносити кисень і їх перебіг погіршується в період вагітності.
| ВАГІТНІСТЬ – ВИРІШЕННЯ ДВОХ ПИТАНЬ: |
| 1. Скринінг плодів на предмет гемоглобінопатії |
| 2. Якщо у вагітної серповидноклітинна анемія або велика таласемія, то сама вагітність може погіршувати клінічний перебіг |
| Пренатальний скринінг та контроль можливих ускладнень слід обговорити в ході консультування в період планування вагітності |
| ВАЖЛИВО: ОБОВ’ЯЗКОВЕ планування вагітності як у випадку спонтанної вагітності, так і у випадку застосування допоміжних репродуктивних технологій – ДЛЯ ЗНИЖЕННЯ РИЗИКУ ДЛЯ МАТЕРІ І ДИТИНИ |
| ПАЦІЄНТКИ ЗНАХОДЯТЬСЯ ПІД НАГЛЯДОМ МУЛЬТИДИСЦИПЛІНАРНОЇ КОМАНДИ ФАХІВЦІВ: гематолог, кардіолог, ендокринолог, гінеколог – під керівництвом фахівця з відповідної гемоглобінопатії, при потребі – психолог |
| ФОЛІЄВА КИСЛОТА ДЛЯ ПОПЕРЕДЖЕННЯ, ПЕРШ ЗА ВСЕ, ДЕФЕКТІВ НЕРВОВОЇ ТРУБКИ У ПЛОДІВ, А ТАКОЖ ЗМЕНШЕННЯ ВАЖКОСТІ ГЕМОЛІТИЧНОЇ АНЕМІЇ – в дозі 5 мг/добу ПЕРЕД ТА ПІД ЧАС ВАГІТНОСТІ |
ТАЛАСЕМІЯ (Thalassemia)
Генні мутації, які призводять до таласемії, виникли і поширились в популяціях як частковий захист від малярії.
| ТИПИ ТАЛАСЕМІЙ | |
| Альфа-таласемія (4 гени) | Бета-таласемія (2 гени) |
| Мутація або відсутній 1 альфа-ген – не має клінічних проявів (alpha thalassemia minima) | Бета-таласемія
Мутація або відсутній 1 бета-ген – м’яка клініка – це бета таласемія мала (beta thalassemia minor) |
| Мутація або відсітні 2 альфа-гени – м’яка симптоматика (alpha thalassemia minor) | |
| Мутація або відсутні 3 альфа-гени – помірна або важка симптоматика, інша назва Hemoglobin H disease | |
| Жінки з α та β малими формами та з незалежною від трансфузій HbH хворобою, зазвичай можуть моніторуватись як нормальні вагітності. Проте нормальні фізіологічні зміни, властиві вагітності, можуть погіршувати анемію та підвищувати ризик залізодефіцитної анемії. Якщо рівень феритину менший за 30 нг/мл слід призначати пероральні добавки заліза. | |
| Мутація або відсутні 4 альфа-гени – летальний стан, якщо дитина виживає, то потребує систематичної пожиттєвої гемотрансфузії (hydrops fetalis with Hemoglobin Barts) | Мутація або відсутні 2 бета-гени – симптоми від помірних до виражених – таласемія проміжна (thalassemia intermedia). Варіант з важким перебігом – це велика бета-таласемія або анемія Кулі (beta thalassemia major or Cooley’s anemia). |
| Жінки з β-таласемією великою та із залежною від трансфузій середньою формами вимагають в період вагітності супроводу мультидисциплінарної команди. | |
| СИМПТОМИ ТАЛАСЕМІЇ | |
| ПОМІРНО ВИРАЖЕНІ | ВАЖКІ |
|
ВАЖКІ – ДО ПОМІРНО ВИРАЖЕНИХ СИМПТОМІВ ДОДАЮТЬСЯ:
|
НЕПРАВИЛЬНА СТРУКТУРА КІСТОК ОБЛИЧЧЯ – ХАРАКТЕРНИЙ ФЕНОТИП:
|
|
| Ці фаціальні зміни можуть спричинити труднощі в мовленні, ковтанні, жуванні. ПОЧАТОК ТРАНСФУЗІЙ В РАННЬОМУ ВІЦІ МОЖЕ ПОПЕРЕДИТИ ФОРМУВАННЯ ТАКИХ ФАЦІАЛЬНИХ ОСОБЛИВОСТЕЙ! |
|
| ОБСТЕЖЕННЯ ЖІНОК З ТАЛАСЕМІЄЮ ПЕРЕД ВАГІТНІСТЮ (адаптовано з Origa R, Comitini F. Pregnancy in Thalassemia. Mediterr J Hematol Infect Dis. 2019 Mar 1;11(1):e2019019. doi: 10.4084/MJHID.2019.019. PMID: 30858957; PMCID: PMC6402552). |
|
| Обстеження партнера |
|
| Фертильність |
|
| ПОРУШЕННЯ ФЕРТИЛЬНОСТІ ВНАСЛІДОК ГІПОГОНАДОТРОПНОГО ГІПОГОНАДИЗМУ, СПРИЧИНЕНОГО ГЕМОСИДЕРОЗОМ ГІПОФІЗУ | |
| Перевантаження залізом |
|
|
ПІД ЧАС ВАГІТНОСТІ ЗРОСТАЄ РИЗИК ПЕРЕВАНТАЖЕННЯ ЗАЛІЗОМ. СЛІД ПРОЙТИ ЗАЗНАЧЕНІ ВИЩЕ ОБСТЕЖЕННЯ. У ВИПАДКУ ВИРАЖЕНОГО СИДЕРОЗУ РЕКОМЕНДОВАНО ВІДТЕРМІНУВАТИ НАСТАННЯ ВАГІТНОСТІ ТА ІНТЕНСИФІКУВАТИ ХЕЛАТНУ ТЕРАПІЮ. |
|
| Функція серцево-судинної системи |
|
| КІЛЬКА ФАКТОРІВ МОЖУТЬ ЗАГРОЖУВАТИ РОБОТІ СЕРЦЯ У ВАГІТНИХ: ЗБІЛЬШЕННЯ ОБ’ЄМУ КРОВІ, ЗМІНИ КРОВ’ЯНОГО ТИСКУ, РИТМУ, ВИКИДУ, ПРИПИНЕННЯ ХЕЛАТНОЇ ТЕРАПІЇ). КАРДІАЛЬНІ УСКЛАДНЕННЯ ЗАЛИШАЮТЬСЯ ОСНОВНОЮ ПРИЧИНОЮ СМЕРТІ ПАЦІЄНТІВ З ТАЛАСЕМІЄЮ | |
| Функція печінки |
|
| Функція ендокринної системи |
|
|
ВИЩИЙ РИЗИК ГЕСТАЦІЙНОГО ДІАБЕТУ ЧЕРЕЗ НАЯВНУ ІНСУЛІНОРЕЗИСТЕНТНІСТЬ ВНАСЛІДОК ПЕРЕВАНТАЖЕННЯ ЗАЛІЗОМ ПІДШЛУНКОВОЇ ЗАЛОЗИ. РЕКОМЕНДОВАНО СКРИНІНГ НА ГЕСТАЦІЙНИЙ ДІАБЕТ У ТЕРМІНІ 16 ТИЖНІВ ТА 28 ТИЖНІВ (якщо у 16 тижнів не було відхилень). |
|
| Інфекції |
|
| Тромофілія |
|
| Інше |
|
* SQUID-сенсорні магнітометричні системи (SQUID — Superconducting Quantum Interference Device)
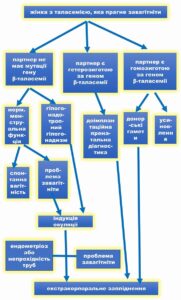
ВАРІАНТИ ВИРІШЕННЯ РЕПРОДУКТИВНИХ ПИТАНЬ ЖІНОК З ТАЛАСЕМІЄЮ, ЯКІ ПРАГНУТЬ ЗАВАГІТНІТИ (діаграма адаптована з Origa R, Comitini F. Pregnancy in Thalassemia. Mediterr J Hematol Infect Dis. 2019 Mar 1;11(1):e2019019. doi: 10.4084/MJHID.2019.019. PMID: 30858957; PMCID: PMC6402552).
ЗАУВАЖЕННЯ: вибір варіанту є суто особистим і залежить від етичних, етнічних, релігійних, культурних, фінансових факторів.
Така діаграма підходить також і для інших захворювань з аутосомно–рецесивним типом успадкування, включно з серповидноклітинною анемією, описаною нижче.
Ускладнення вагітності.
- Проміжна таласемія:
Згідно з даними більшості досліджень 60-80% жінок з проміжною таласемією потребують трансфузії в період вагітності, хоча з них 30% до того такої потреби не мали. Однак, жінки з проміжною таласемією, яким раніше не проводили гемотрансфузій або які отримували мінімальну кількість крові мають ризик важкої алоімунної анемії.
- Hemoglobin H disease.
Можливий розвиток водянки плода. Результати досліджень в Таїланді: 3,8% водянки плода були спричинені саме цим станом; також зафіксовано особливо низьку вагу при народженні; порівняння 120 жінок з HbH disease з 240 жінками контрольної групи продемонструвало істотний ризик затримки розвитку плода, передчасних пологів, низької ваги, що сукупно підвищує перинатальну смертність. Жінкам проводились гемотрансфузії для підтримки рівня гемоглобіну вище 7,0 г/дл. Не виявлено істотної асоціації з такими частими акушерськимими ускладнення як прееклампсія, до та після пологові кровотечі. Частота прееклампсії склала 18%, а серцевої недостатності 9% протягом 34 вагітностей 29 тайських жінок, в той час як в Італії 5,5% жінок мали прееклампсію і жодна не мала серцевої недостатності. Дослідження на Сардинії повідомляє про 11% самовільного переривання – на рівні показника в даній популяції. Тобто, більшість жінок з HbH disease можуть завершити вагітність без ускладнень і народити здорову дитину.
Пологи.
Залишається суперечливим питання, чи таласемія сама по собі є показом до кесаревого розтину. Найчастішими показами до такого родорозрішення називають цефалотазову диспропорцію внаслідок короткого зросту та/або скелетних деформацій. Згідно з одним повідомленням рівень кесарського розтину становить 19%. При щелепних деформаціях слід обирати епадуральну анестезію, але зважати при цьому на сколіоз та остеопороз.
Грудне вигодовування:
Рівень грудного вигодовування значно нижчий від популяційного. До появи антивірусних препаратів прямої дії існувало переконання, що грудне вигодовування підвищує ризик передачі вірусного гепатиту. На сьогодні основною причиною відмови є потреба у відновленні хелатної терапії одразу після пологів. Хоча відсутні повідомлення про присутність в грудному молоці людини препарату деферасірокс або його метаболітів, відомо, що у тварин препарат швидко проникає до молока, досягаючи концентрації, вищої від показника в плазмі матері. Також невідомо, чи інший препарат – деферипрон – проникає до грудного молока. Дефероксамін не абсорбується при пероральному введенні і його конценртація в грудному молоці видається дуже низькою. Таким чином, дефероксамін є єдиним хелатором, який може бути безпечним в період грудного вигодовування.
ХЕЛАТНА ТЕРАПІЯ
*Хелатор – речовина, яка здатна утворювати зв’язок з іншими речовинами.
Репродуктивні дослідження у не завантажених залізом щурів та кролів продемонстрували тератогенність та ембріотоксичність деферипрону (зменшення виживання потомства та аномалії нирок у потомства чоловічої статі) на фоні доз, які призводять до системного впливу значно нижчого від клінічного. Не виявлено негативного впливу при використанні доз, еквівалентних використовуваним у людини. Контрольованих досліджень у людини в період вагітності не проводилось. Повідомляється про успішні вагітності після випадкового лікування деферипроном або деферасіроксом.
Незважаючи на такі повідомлення,
|
ПЕРОРАЛЬНІ ХЕЛАТОРИ ЗАЛІЗА ПРОТИПОКАЗАНІ ВАГІТНИМ ЧЕРЕЗ ВІДСУТНІСТЬ КОНТРОЛЬОВАНИХ ДАНИХ |
Потенційна токсичність дефероксаміну базується на даних від експериментальних тварин. Відповідно до експериментальних моделей плацентарний трансфер деферасіроксу у щурів є мінімальним. Експерименти у вагітних мишей продемонстрували вплив на формування кісток тільки на фоні дози, яка у 5 разів перевищувала максимальну добову для людини. Виробник повідомляє про аналогічні результати у кролів. Проте, огляд даних щодо вагітних з таласемією продемонстрував, що десятки таких жінок отримували дефероксамін понад кілька тижнів чи місяців вагітності без токсичних та тератогенних наслідків. Більш того, є сумніви, чи дефероксамін проникає через плаценту, зважаючи на розмір молекули.
|
ЖІНКАМ РЕПРОДУКТИВНОГО ВІКУ З ТАЛАСЕМІЄЮ, ЯКІ ПРИЙМАЮТЬ ХЕЛАТОРИ, СЛІД РЕКОМЕНДУВАТИ УНИКАТИ ВАГІТНОСТІ АБО ПЕРЕХОДИТИ НА ДЕФЕРОКСАМІН У ВИПАДКУ ПЛАНУВАННЯ ВАГІТНОСТІ. |
| У ВИПАДКУ ЗНАЧНОГО ПЕРЕВАНТАЖЕННЯ СЕРЦЯ ТА ПЕЧІНКИ ЗАЛІЗОМ МОЖНА РОЗГЛЯНУТИ ВІДНОВЛЕННЯ ХЕЛАТНОЇ ТЕРАПІЇ ДЕФЕРОКСАМІНОМ НАПРИКІНУЦІ ДРУГОГО ТРИМЕСТРУ ВАГІТНОСТІ, ЗВАЖИВШИ ПЕРЕВАГИ ДЛЯ МАТЕРІ |
СЕРПОВИДНОКЛІТИННА АНЕМІЯ
Серповидноклітинна анемія (Sickle cell disease (SCD) – це група генетичних захворювань, які виникають внасдлідок точкових мутацій в бета-субодиниці гену глобіну, що призводить до серпоподібної форми гемоглобіну (HbS). Можливий гомозиготний стан (HbSS) – це є серповидноклітинна анемія та компаунд гетерозигота з різними варіантами гемоглобіну, найчастіше з гемоглобіном С (HbC) (утворюється HbSC). Клінічний фенотип дуже різноманітний.
| ОСНОВНІ СИМПТОМИ СЕРПОВИДНОКЛІТИННОЇ АНЕМІЇ |
| АНЕМІЯ (нормальні еритроцити живуть приблизно 120 днів, а серповидноклітинні гинуть через 10-20 днів, що призводить до дефіциту еритроцитів) |
| КРИЗИ –періодичні епізоди болю (закупорка судин еритроцитами аномальної форми) |
| НАБРЯКИ РУК І НІГ (блокування судин еритроцитами аномальної форми) |
| ЧАСТІ ІНФЕКЦІЇ (ураження селезінки) |
| ЗАТРИМКА РОСТУ ТА ПУБЕРТАТУ (недостатність кисню та нутрицієнтів ) |
|
ПРОБЛЕМИ ІЗ ЗОРОМ – СІТКІВКОЮ |
РЕКОМЕНДАЦІЇ ДЛЯ ЖІНОК РЕПРОДУКТИВНОГО ВІКУ ІЗ СЕРПОВИДНОКЛІТИННОЮ АНЕМІЄЮ
| ПРЕКОНЦЕПЦІЯ – ПЛАНОВАНА ВАГІТНІСТЬ |
| ТЕСТУВАННЯ ПАРТНЕРА НА СЕРПОВИДНОКЛІТИННУ АНЕМІЮ |
| В ЗАЛЕЖНОСТІ ВІД СТАТУСУ ПАРТНЕРА ТА МОЖЛИВИХ ПРОБЛЕМ З НАСТАННЯМ ВАГІТНОСТІ – ВИКОРИСТАТИ АЛГОРИТМ, ОПИСАНИЙ В РОЗДІЛІ ПРО ТАЛАСЕМІЮ |
| ВИКОНАТИ КАЛЕНДАР ІМУНІЗАЦІЇ (ПНЕВМОКОК, ГРИП, ПНЕВМОНІЯ) |
| НЕ ВАГІТНІТИ ПРОТЯГОМ 6 ТИЖНІВ ПІСЛЯ ВВЕДЕННЯ ЖИВОЇ ВАКЦИНИ |
| ФОЛІЄВА КИСЛОТА В ДОЗІ 5 МГ НА ДЕНЬ |
| ЖІНКИ, ЯКІ ПРИЙМАЮТЬ ГІДРОКСИСЕЧОВИНУ: РОЗГЛЯДАТИ ПИТАННЯ ПРО ПРИЗУПИНЕННЯ ЛІКУВАННЯ |
| ПРИМІТКА: ЯКЩО МУЖЧИНА З СЕРПОВИДНОКЛІТИННОЮ АНЕМІЄЮ ПРИЙМАЄ ГІДРОКСИСЕЧОВИНУ, ТО РЕКОМЕНДУЄТЬСЯ АБО ПРИЗУПИНИТИ ЛІКУВАННЯ ПЕРЕД ПЛАНОВАНОЮ ВАГІТНІСТЮ, АБО КРІОКОНСЕРВУВАТИ СПЕРМУ ПЕРЕД ПОЧАТКОМ ЛІКУВАННЯ |
Ускладнення в період вагітності (результати 21 дослідження з охопленням 26349 жінок з серповинноклітинною анемією та асоційованими гемоглобінопатіями).
| ПІДВИЩЕННЯ МАТЕРИНСЬКОЇ СМЕРТНОСТІ: в розвинутих країнах приблизно <1%, в слабо розвинутих – до 10% через відсутність антенатальної допомоги |
| ПІДВИЩЕННЯ ЧАСТОТИ ПЕРИНАТАЛЬНОЇ СМЕРТНОСТІ: в розвинутих країнах приблизно 5%, в слабо розвинутих вища частота |
| ПЕРЕДЧАСНІ ПОЛОГИ 20%. Вища частота на 34 та 38 тижнях вагітності. Вдвічі вища у жінок з HbSS. |
| ЗАТРИМКА ВНУТРІШНЬОУТРОБНОГО РОЗВИТКУ ЧАСТО: приблизно 20% дітей з вагою нижче 10 перцентиля, ймовірно, внаслідок вазооклюзії у матково-плацентарному кровообігу, що призводить до підвищення частоти інфарктів та відшарування плаценти. |
| ГІПЕРТЕНЗІЯ: гестаційна та прееклампсія – 1/3 вагітних |
| ПІДВИЩЕННЯ РИЗИКУ ТРОМБОЗУ: постійна активація тромбоцитів та згортання крові. ЖІНОК СЛІД МОНІТОРУВАТИ ЯК ГРУПУ ВИСОКОГО РИЗИКУ ВЕНОЗНОЇ ТРОМБОЕМБОЛІЧНОЇ ХВОРОБИ |
| ПІДВИЩЕННЯ ЧАСТОТИ ІНФЕКЦІЙ внаслідок гіпоспленізму, а також через змінену активацію комплементу. Найчастіше зустрічаються інфекції сечової системи, що може призводити до пієлонефриту, також вищою є частота пневмоній і ураження кісток. Всі види інфекцій підвищують ризик больових кризів. |
ВАГІТНІСТЬ – ПОСТІЙНИЙ СУПРОВІД: рекомедації вагітним та лікарям
| ПРОДОВЖУВАТИ ПРИЙОМ ФОЛІЄВОЇ КИСЛОТИ | |
| ПОЯСНИТИ ЖІНЦІ, ЩО ВОНА ПОВИННА ЗВЕРТАТИСЬ В ЛІКАРНЮ ПРИ ПОЯВІ БОЛЕЙ (кризів), особливо у ІІІ триместрі, коли більшість кризів і виникає | |
| ЧІТКО ЗАЗНАЧАТИ В МЕДИЧНІЙ ДОКУМЕНТАЦІЇ ДІАГНОЗ СЕРПОВИДНОКЛІТИННОЇ АНЕМІЇ | |
| НАДАТИ ЖІНЦІ ЧІТКИЙ ПЛАН ЛІКУВАННЯ, який вона повинна мати при собі, особливо на випадок виникнення кризи (контакт лікуючого лікаря, деталі початкового лікування (внутрішньовенне введення рідини, знеболення, показники, які вимагають переливання крові або замінного переливання) |
|
| НЕСТЕРОЇДНІ ПРОТИЗАПАЛЬНІ ПРЕПАРАТИ ПРОТИПОКАЗАНІ ДО 12 ТИЖНІВ ВАГІТНОСТІ ТА ПІСЛЯ 32 ТИЖНІВ ВАГІТНОСТІ |
|
| ІНТЕНСИВНЕ ЛІКУВАННЯ ТОКСИКОЗУ ВНУТРІШНЬОВЕННОЮ ГІДРАТАЦІЄЮ ДЛЯ ПОПЕРЕДЖЕННЯ КРИЗІВ | |
| З 20 ТИЖНЯ ВАГІТНОСТІ РЕТЕЛЬНИЙ МОНІТОРИНГ РОСТУ ПЛОДА (УЗД) | |
| ЩОМІСЯЦЯ: розгорнутий аналіз крові з формулою, оцінка рівня гемоглобіну та тромбоцитів | |
| ЩОМІСЯЦЯ: посів сечі для контролю сечових інфекцій та попередження їх | |
| ПРОДЕМОНСТРОВАНО, ЩО РУТИННІ ПРОФІЛАКТИЧНІ ГЕМОТРАНСФУЗІЇ МОЖУТЬ ЗНИЗИТИ РИЗИК НАСТУПНИХ УСКЛАДНЕНЬ: материнська смертність, вазо-оклюзивні епізоди, легеневі ускладнення, передчасні пологи, смертність новонароджених. Тобто, ЖІНКАМ, ЯКИМ ТАКІ МАНІПУЛЯЦІЇ ПРОВОДИЛИСЬ ДО ВАГІТНОСТІ СЛІД ПРОДОВЖИТИ ЇХ І У ПЕРІОД ВАГІТНОСТІ (рішення приймається за участю гематолога, який наглядає жінку) | |
| В той же час відомо, що регулярні трансфузії супроводжуються ризиком алоімунізації, ізоімунізації, інфікування, перевантаження залізом | |
| Поки що не доведена ефективність трансфузій жінкам, які до вагітності такого лікування не отримували | |
| ПОКАЗИ ДО ГЕМОТРАНСФУЗІЇ ВИЗНАЧАЄ ГЕМАТОЛОГ, ОСНОВНІ КРИТЕРІЇ НАСТУПНІ: |
|
| У 10-20% ЖІНОК ІЗ СЕРПОВИДНОКЛІТИННОЮ АНЕМІЄЮ Є РИЗИК ІЗОІМУНІЗАЦІЇ ЕРИТРОЦИТІВ. ЦЕ МОЖЕ СПРИЧИНЯТИ ГЕМОЛІТИЧНУ ХВОРОБУ У НОВОНАРОДЖЕНИХ ТА УПОВІЛЬНЕНІ ГЕМОЛІТИЧНІ ТРАНСФУЗІЙНІ РЕАКЦІЇ У МАТЕРІ. НАЙЧАСТІШЕ ФОРМУЮТЬСЯ АНТИЕРИТРОЦИТАРНІ АНТИТІЛА ДО С, Е ТА KELL АНТИГЕНІВ. СЛІД ФЕНОТИПУВАТИ КРОВ НА ВІДПОВІДНІСТЬ МАТЕРИНСЬКИМ С, Е ТА KELL АНТИГЕНАМ. КРОВ МАЄ БУТИ ЗБІДНЕНА НА ЛЕЙКОЦИТИ ТА НЕГАТИВНА ВІДНОСНО ЦИТОМЕГАЛОВІРУСУ – ДЛЯ ЗМЕНШЕННЯ РИЗИКУ ТРАНСМІСІЇ ІНФЕКЦІЇ |
|
СУПРОВІД ВАГІТНОЇ В ПЕРІОД КРИЗИ: короткі рекомендації
| 1/3 ЖІНОК З ГЕНОТИПОМ HbSS та HbSC має кризи |
| Кризи розвиваються переважно в ІІІ триместрі |
| Профілактична госпіталізація в ІІІ триместрі |
| Залучати гематолога та інших спеціалісті за потреби |
| Моніторинг стану оксигенації – утримувати сатурацію на рівні >94% |
| 3–4 літри рідини перелити протягом 24 годин на фоні ретельного моніторингу балансу рідини |
| При болі починати з парацетамолу, надалі більшість жінок потребують призначення опіатів |
| Жінкам, які через часті кризи мають звикання до опіатів проводиться анестезія |
| Антибіотики при інфікуванні та лихоманці |
| Низькомолекулярні гепарини для профілактики тромбоутворення при потребі |
| При гострому грудному синдромі – респіраторна фізична терапія зі стимулюючою спірометрією |
ПОЛОГИ
| Вибір тактики залежить від акушерських обставин, а не основного захворювання |
| Планові пологи тільки у жінок з регулярними трансфузіями та замінним переливанням, щоб їх провести при оптимальному рівні гемоглобіну |
| Тобто, серповидноклітинна анемія не є протипоказом до вагінальних пологів |
| Домашні пологи не рекомендовані |
| Жінок слід тримати в теплі, добре гідратувати внутрішньовенним введенням рідини в пологах та післяпологовому періоді |
| Потрібен суворий моніторинг кількості введеної рідини та виділеної сечі |
| Постійний кардіотокографічний моніторинг через можливі ускладнення (дистрес плоду, мертвонародження, відшарування плаценти) |
| При бажанні доцільною є епідуральна анестезія |
| Не затягувати пологи та розрив мембран |
| Якщо стан жінки потребує кесарського розтину, перевагу слід надати нейроаксіальній анестезії, а не загальній, щоб знизити ризик вазооклюзивного кризу |
| Призначати низькомолекулярні гепарини для профілактики тромбозу протягом 6-ти тижнів після пологів, жінки повинні носити панчохи з градуйованою компресією |
| Моніторувати новонароджених на предмет абстинентного синдрому, якщо мама приймала тривало опіоїди для зменшення болю при кризах |
| Питання відносно прийому гідроксисечовини до кінця не вирішене, препарат не є абсолютно протипоказаним |
| Продовжувати нагляд гематолога |
Грудне вигодовування: серповидноклітинна анемія не є протипоказом для вигодовування новонародженого, деякі спеціалісти навіть це рекомендують. Потрібно контролювати, чи призначені жінці препарати проникають до грудного молока і надавати перевагу тим, які слабо або взагалі не потрапляють до новонародженого з грудним молоком.
ВИСНОВКИ
щодо перебігу/моніторингу вагітності у жінок з гемоглобінопатіями (велика таласемія, проміжна таласемія, сервповидноклітинна анемія)
| НАГЛЯД МУЛЬТИДИСЦИПЛІНАРНОЇ КОМАНДИ |
| МОНІТОРИНГ ВІД ПЕРІОДУ ПРЕКОНЦЕПЦІЇ ДО ПІСЛЯПОЛОГОВОГО ПЕРІОДУ |
| ПЛАНУВАННЯ ПОЛОГІВ В ЗАЛЕЖНОСТІ ВІД ЛІКУВАННЯ ДЛЯ ВИБОРУ ОТРИМАЛЬНОГО СТАНУ ЖІНКИ |
| РЕТЕЛЬНИЙ МОНІТОРИНГ МАТЕРІ ТА ДИТИНИ |
| КЕРУВАТИСЬ ЧІТКИМИ ПРОТОКОЛАМИ ВІДПОВІДНО ДО НОЗОЛОГІЇ щодо супроводу та лікування (хелатна терапія або гемотрансфузії) |
Адаптовано за матеріалами:
- Teratology and Drugs in Pregnancy. Niebyl, J, Simpson, J, libr. women’s med., (ISSN: 1756-2228)2008; DOI 10.3843/GLOWM.10096.
- Origa R, Comitini F. Pregnancy in Thalassemia. Mediterr J Hematol Infect Dis. 2019 Mar 1;11(1):e2019019. doi: 10.4084/MJHID.2019.019. PMID: 30858957; PMCID: PMC6402552.
- Mojtahedzadeh F, Kosaryan M, Mahdavi MR, Akbari J. The effect of folic acid supplementation in beta-thalassemia major: a randomized placebo-controlled clinical trial. Arch Iran Med. 2006 Jul;9(3):266-8. PMID: 16859064.
- Facial Presentation in People with Beta-Thalassemia Major. Інформація з сайту Healthline Media LLC.
- Thalassemias. Інформація з сайту Cleveland Clinic.
- Brewin JN, Nardo-Marino A, Stuart-Smith S, El Hoss S, Hanneman A, Strouboulis J, Menzel S, Gibson JS, Rees DC. The pleiotropic effects of α-thalassemia on HbSS and HbSC sickle cell disease: Reduced erythrocyte cation co-transport activity, serum erythropoietin, and transfusion burden, do not translate into increased survival. Am J Hematol. 2022 Oct;97(10):1275-1285. doi: 10.1002/ajh.26652. Epub 2022 Jul 18. PMID: 35802781; PMCID: PMC9543574.
- Sickle cell anemia. Інформація з сайту “Mayo Clinic”.
- Sorrentino F, Maffei L, Caprari P, et al. Pregnancy in Thalassemia and Sickle Cell Disease: The Experience of an Italian Thalassemia Center. Frontiers in Molecular Biosciences. 2020 ;7:16. DOI: 10.3389/fmolb.2020.00016. PMID: 32118041; PMCID: PMC7033579.